Mujer joven con palpitaciones.
Mujer de 41 años de edad que acude a su consulta el Centro de Salud por palpitaciones de segundos de duración desde hace 2 semanas. La exploración física muestra taquicardia intermitente sin otros datos patológicos. La tensión arterial y la saturación son normales. El ECG realizado en la consulta se muestra a continuación.
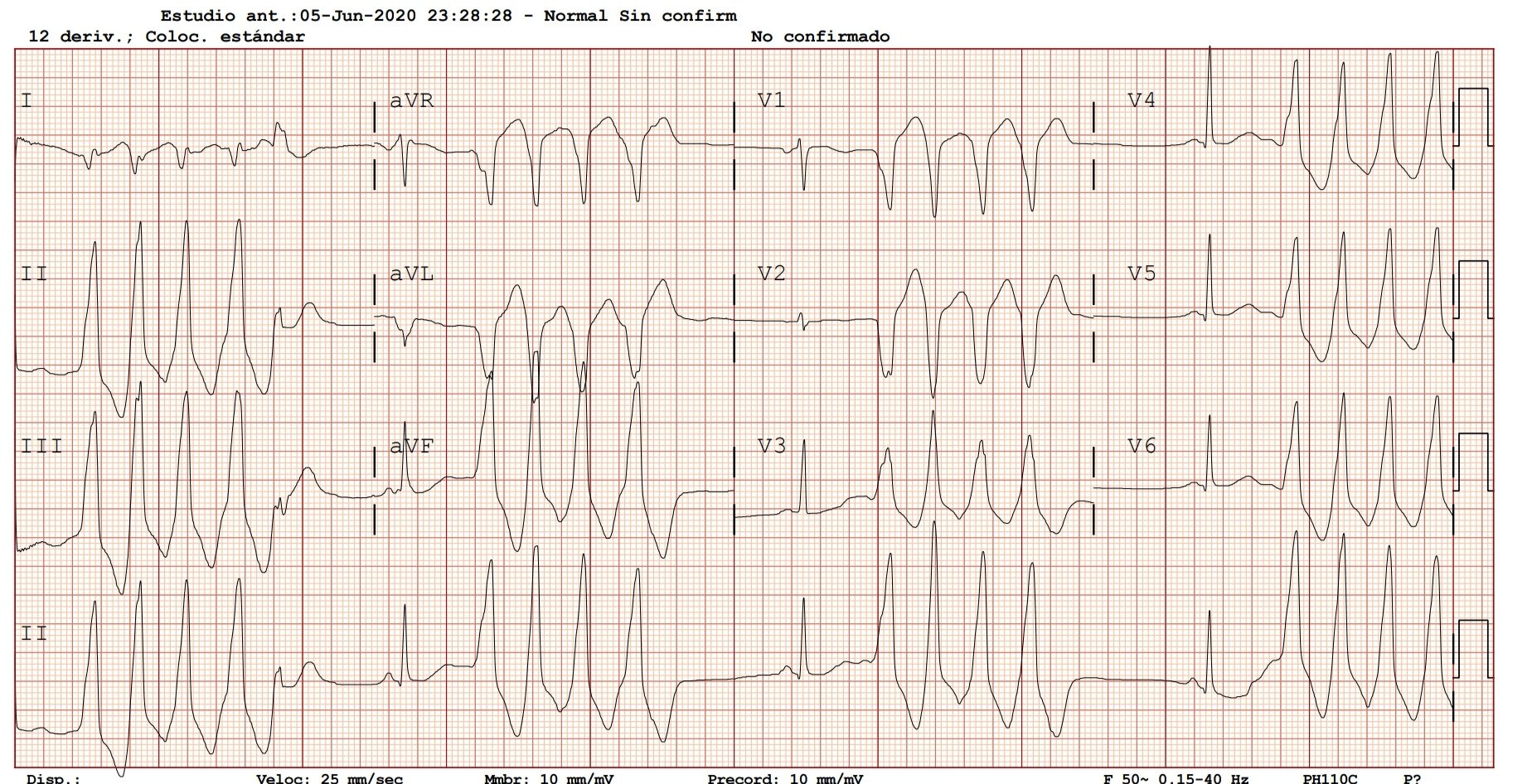
- ¿Considera adecuada la anamnesis?
- ¿Cuál es el diagnóstico más probable?
- ¿Cuál es el manejo inicial recomendado?
- En base a los estudios realizados, ¿cuál es diagnóstico definitivo y el tratamiento a largo plazo?
- La anamnesis es incompleta ya que no se mencionan diversos aspectos importantes en el abordaje del paciente con palpitaciones. Lo primero que debemos de intentar aclarar es si lo que nos cuenta el paciente corresponde realmente con la definición de palpitaciones («sensación anormal de los latidos cardiacos que puede o no estar relacionadas con alteraciones del ritmo cardiaco). A continuación preguntaremos por las características de los episodios de palpitaciones y por último nos centraremos en los antecedentes personales y familiares, así como en las distintas circunstancias o factores que pueden estar implicados en este problema. En el siguiente enlace podréis encontrar información detallada al respecto (click). En nuestro caso la paciente no presentaba antecedentes personales ni familiares de cardiopatia. Además, no tenía antecedentes médicos de interés, ni consumía ningún tipo de tóxico o medicación. En una analítica realizada recientemente en el trabajo presentaba hormonas tiroideas y hemograma normales. A pesar de que la paciente no presentaba antecedentes de cardiopatia, las características clínicas de los episodios eran sugestivas de arritmias potencialmente malignas ya que se relacionaban con ejercicio físico y en ocasiones se asociaban a mareo. Por suerte, durante la realización del ECG en consulta la paciente estaba paucisintomática.
- El ECG muestra rachas incesantes de taquicardia de QRS ancho que corresponden a taquicardias ventriculares no sostenidas (>3 latidos a 100 lpm = taquicardia, duración <30 seg = no sostenidas). La morfología de los complejos QRS nos sugieren taquicardia ventricular de tracto de salida.
- El manejo inicial depende de la tolerancia clínica y hemodinámica. Dado que en este caso la taquicardia estaba siendo tolerada lo adecuado es monitorizar, coger 2 vías y poner en marcha el traslado al hospital. Es importante tener claro que la cardioversión eléctrica en estos casos esta contraindicada puesto que la paciente esta entrando y saliendo continuamente de la TV. A su llegada a urgencias se realizó analítica completa (incluido iones) y ecocardiograma que resultaron normales. Se administró propanolol a dosis bajas con lo que el ECG se normalizó y quedó ingresada para completar estudio y tratamiento.
- En planta la paciente evolucionó favorablemente sin nuevos episodios de TV. Se completó estudio con TAC coronario y RNM cardiaca que descartaron afectación estructural. Finalmente, la paciente fue diagnosticada de TV idiopatica de probable origen en tracto de salida y se dió de alta bajo tratamiento con betabloqueantes. Al mes fue vista en consultas externas sin palpitaciones, con el resultado de un holter de 24h (1% EVs sin episoidos de TV) y una ergometria normal. Se amplió estudio a familiares de priemr grado con ECG y ecocardiogramas que fueron normales.
- Evaluation of palpitations in adults. Uptodate.
- Rutas asistenciales consensuadas entre Cardiología y Atención Primaria. Proyecto CarPriMur.
- Palpitations: Evaluation in the Primary Care Setting. Am Fam Physician. 2017;96(12):784-789.
- Taquicardia ventricular del tracto de salida. Aspectos clínicos, anatómicos y ablación con radiofrecuencia.
- Eva Cabrera Romero. Hospital Clínico Universitario Virgen de la Arrixaca.
- Sergio Manzano Fernández. Hospital Clínico Universitario Virgen de la Arrixaca.
