Varón con dolor torácico opresivo.
Varón de 67 años diabético, hipertenso y con sobrepeso que no suele acudir al médico. En tratamiento con metformina y valsartán, aunque no es muy buen cumplidor.
El paciente presentó, mientras trabajaba en su huerto, dolor centrotorácico opresivo de intensidad moderada, que se irradiaba a cuello y ambos brazos. Inicialmente el paciente lo catalogó de muscular como consecuencia del esfuerzo de trabajar la tierra, ya que los días previos había tenido molestias similares. Sin embargo, esta vez el dolor fue en aumento y se acompañó de sudoración y sensación nauseosa, por lo que se decidió a consultar. El paciente cogió su coche y se dirigió al hospital más cercano.
Cuando llegó, apenas le quedaba una molestia torácica. Dada la mejoría casi completa, se planteó no entrar, pero como el dolor había sido de mayor intensidad que los previos y se había asustado, finalmente consultó. Tiempo desde el inicio de los síntomas hasta que llegó al hospital: 80 minutos.
- ¿Cuál sería la sospecha clínica y el manejo inicial de este paciente en urgencias?
- El ECG inicial es normal. El paciente ya se encuentra totalmente asintomático, normotenso, con FC 90 lpm, sin signos de insuficiencia cardiaca a la exploración. La analítica muestra una función renal levemente disminuida (FG 65 ml/min/1.73 m2), con iones, hemograma y coagulación normales. La radiografía de tórax es anodina. La determinación de troponinas es negativa. El paciente ya se está impacientando y como ha escuchado que todo estaba normal le pregunta al médico si se puede ir a casa. ¿Cuál sería su actitud?
- Durante la monitorización en urgencias no vuelve a tener dolor torácico. En las siguientes determinaciones analíticas se objetiva una elevación de las cifras de troponina. Además, en el ECG realizado unas horas después se observan nuevas alteraciones (ver abajo). Una vez vista la evolución ECG y analítica, ¿Cuál es el diagnóstico final y el tratamiento?
- Por último, ¿Qué cosas se podrían haber hecho mejor antes de su llegada al hospital?
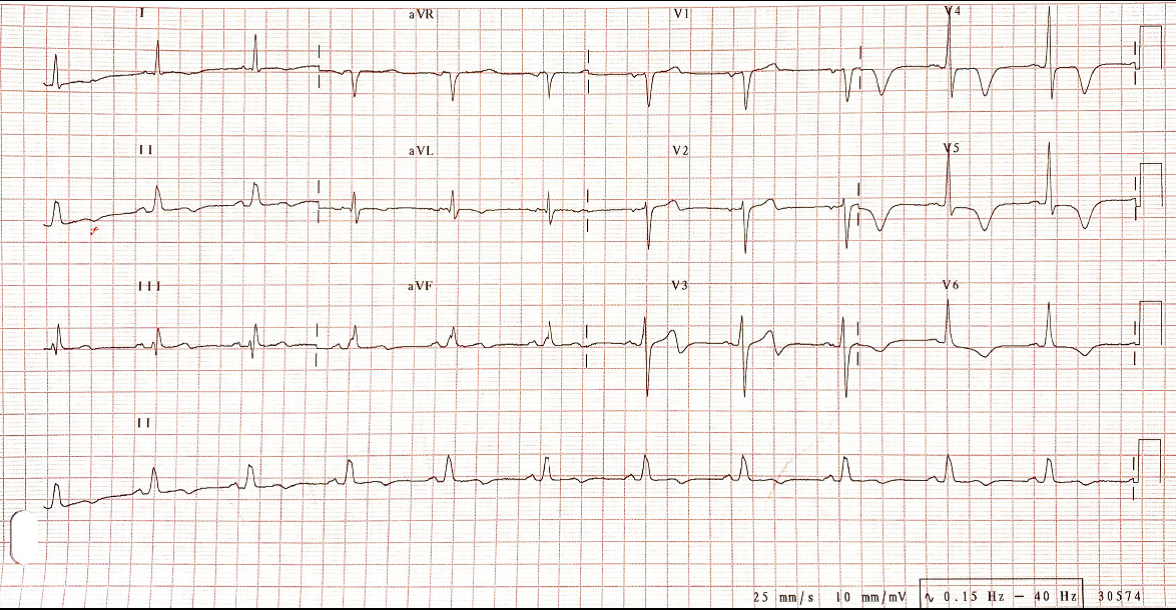
- La presencia de la sintomatología descrita en un paciente con esos factores de riesgo cardiovascular nos lleva a pensar en un síndrome coronario agudo (SCA). Una vez en urgencias se deben tomar las constantes (tensión arterial, frecuencia cardiaca, saturación de O2) y realizar una exploración física para descartar insuficiencia cardiaca asociada u otra complicación mecánica. En estos casos, la prueba fundamental que se debe realizar inmediatamente es un ECG, ya que nos permite distinguir entre un SCA con elevación persistente del ST y el resto de entidades clínicas que engloban el SCA (ver imagen).
- El ECG inicial es normal. No obstante es importante saber que esto no excluye un SCA. El SCA es una entidad dinámica, lo cual nos obliga a una monitorización del paciente, que incluye la repetición del ECG y de las troponinas durante las siguientes horas.
En el manejo de estos pacientes es mandatorio realizar un ECG siempre que el paciente vuelva a presentar dolor torácico pero también aunque esté asintomático. De hecho, nuestro paciente permaneció asintomático durante toda su estancia hospitalaria. - Ahora ya tenemos el diagnóstico. La elevación de troponinas nos confirma que se trata de un infarto sin elevación del ST (también llamado infarto no Q). Además, la evolución ECG es característica de la afectación crítica de la arteria descendente anterior proximal. Se trata de un SCA sin elevación del ST de alto riesgo.
El paciente quedó ingresado en la unidad de cuidados intermedios del hospital, donde permaneció monitorizado por el riesgo de que presente complicaciones arrítmicas. Se inició tratamiento con doble antiagregación, anticoagulación, estatinas a dosis altas, IECAs y betabloqueantes.
En estos casos no es preciso una revascularización urgente, pero sí preferente, por lo que a las 24 horas se realizó una coronariografía que mostró una suboclusión trombótica del segmento proximal de la arteria descendente anterior y se realizó una angioplastia con implante de stent farmacoactivo (ver imagen).
La fracción de eyección fue normal y el tratamiento médico al alta incluyó: a) doble antiagregación durante un año, b) un inhibidor de la bomba de protones a dosis profilácticas (ej: omeprazol) por el riesgo de sangrado asociado a la doble antiagregación, c) una estatina de alta intensidad a las dosis máximas toleradas, d) un IECA/ARA II por el antecedente de HTA y DM-2 y e) un betabloqueante cardioselectivo, especialmente indicado si presentase fracción de eyección deprimida.
En cuanto al tratamiento previo, hay que insistir en la adecuada adherencia al mismo. Hay que resaltar que los pacientes diabéticos son pacientes de riesgo cardiovascular en los que habitualmente se deben incluir las estatinas como prevención primaria. Por otro lado, no es necesario en la mayor parte de los pacientes diabéticos que, por el simple hecho de serlos, precisen antiagregación simple en prevención primaria. - En cuanto a los errores durante el episodio agudo atribuibles al paciente se encuentran el retraso en consultar y el acudir al hospital conduciendo su propio coche mientras presentaba dolor torácico. Además de que con dolor torácico no se está en condiciones de conducir un vehículo, durante la fase aguda de un infarto existe el riesgo de fibrilación ventricular. Ésta constituye la causa más frecuente de muerte extrahospitalaria y sólo puede ser tratada con éxito si se dispone de un desfibrilador. Por ello es importante avisar a los servicios de emergencias (112) para el traslado en una ambulancia medicalizada.
- La electrocardiografía en la toma de decisiones en urgencias. 2ª edición. H. Wellens y M. Conover.
- ESC Guidelines 2020 Acute Coronary Syndromes (ACS) in Patients Presenting without Persistent ST-Segment Elevation (Management of) Guidelines. European Heart Journal (2020) 00, 1-79.
- Ángel Antonio López Cuenca. Hospital General Universitario Morales Meseguer.
